La schizophrénie est une pathologie psychiatrique appartenant à la classe des troubles psychotiques. Il s’agit d’une pathologie très invalidante et relativement fréquente. On dénombre environ 600 000 personnes atteintes en France et 0,7% de la population au niveau mondial, soit environ 23 millions de personnes touchées.
-
1 % de la population mondiale est touchée
-

600 mille personnes touchées en France 23 millions à travers le monde
-

15 / 25 ans âge de déclenchement des premiers symptômes
Elle débute généralement chez l’adolescent ou le jeune adulte avec un âge de déclenchement des premiers symptômes autour entre 15 et 25 ans.
Les symptômes de la schizophrénie
Le tableau clinique de la maladie est très variable d’un individu à l’autre, avec une grande pluralité de symptômes possibles. Ces derniers peuvent être classifiés en trois groupes : positifs, négatifs et cognitifs.
- Les symptômes « positifs » comme les idées délirantes, le sentiment de persécution ou toute une variété d’hallucinations sensorielles pouvant touchant l’ensemble des sens (ouïe, odorat, vision...) ;
- Les symptômes « négatifs », qui correspondent à une diminution des fonctions normales au premier rang desquels on trouve l’émoussement affectif et émotionnel, et l’apathie ;
- Enfin, les symptômes « cognitifs » ou « dissociatifs », caractérisés par une désorganisation globale de la pensée associée à des troubles de la mémoire, de l’attention ou du raisonnement.
L’ensemble de ces symptômes et le handicap qu’ils génèrent est un poids immense au quotidien pour les patients, dans leur vie social, professionnel, affective. Le risque de mourir précocement est multiplié par 2 voir 3 chez les individus schizophrènes par rapport à la population générale. Le taux de suicide est également très élevé. 1 patient sur 2 fera au moins une tentative au cours de sa vie.
Le diagnostic de la schizophrénie
Le diagnostic de la schizophrénie est difficile et souvent tardif. Il est souvent posé après un premier épisode psychotique ou délirant. Il existe aujourd’hui trois critères dont l’association permet de définir une schizophrénie. La distorsion de la réalité, caractérisée par des pensées délirantes et hallucinations, une atteinte affective et enfin une désorganisation de la pensée. L’exclusion d’autres pathologies avec lesquelles la schizophrénie partage un certain nombre de symptômes comme le trouble bipolaire ou certaines pathologies neurologiques représente également un enjeu important dans la prise en charge de ce trouble. La variété des symptômes et leur similarité avec d’autres pathologies psychiatriques et leur fluctuation dans le temps rend le diagnostic difficile avec parfois une errance importante avant que soit déclarée la schizophrénie.
Les traitements pour la schizophrénie
Des traitements existent pour aider les patients mais la pluralité des symptômes rend difficile la prise en charge. La schizophrénie est traitée essentiellement par des neuroleptiques, des médicaments qui permettent de contrôler les symptômes positifs et négatifs, mais qui ne sont pas efficaces contre les déficits « cognitifs ». Jusqu’à un tiers de patients ne répondent pas à ces thérapies. Ainsi, des nouvelles cibles thérapeutiques sont activement recherchées pour améliorer le traitement de la schizophrénie et particulièrement les déficits cognitifs. Les thérapies cognitivo-comportementales sont, elles, très utiles pour travailler avec le patient sur les déficits cognitifs et les risques de désocialisation dont il peut être victime, afin de le stabiliser dans sa vie quotidienne.
Un essai clinique en cours à l’Institut du Cerveau cherche à traiter les hallucinations auditives résistantes aux traitements médicamenteux par Stimulation Magnétique Transcrânienne répétée et d’autre part à identifier les mécanismes cérébraux impliqués dans l’effet de ce traitement par IRM.
Causes et mécanismes de la schizophrénie
Aujourd’hui de nombreuses questions restent en suspens concernant l’origine et la physiopathologie de ce trouble. Si des éléments importants concernant le rôle de la génétique et de l’environnement ont été apportés, les mécanismes clairs du développement de la maladie sont à encore à élucider.
Des facteurs de risque génétiques, augmentant la susceptibilité de développer la maladie ont été identifiésainsi que des mutations ponctuelles avec des effets probables sur la plasticité cérébrale, la dynamique des connexions cérébrales et de leur adaptation aux apprentissages et expériences de vie.
Comprendre ces mécanismes est donc essentiel dans cette maladie. Plusieurs équipes de l’Institut du Cerveau travaillent sur la compréhension des mécanismes de la plasticité neuronale et de la perception sensorielle à l’échelle des moléculaires, cellulaires et des réseaux.
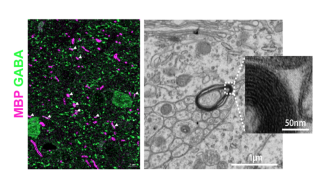
Des modifications anatomiques ont été observées dans cette pathologie, avec des atteintes des substances grises et blanches du cerveau ainsi que des cellules de soutien de celui-ci comme les oligodendrocytes, et de la gaine de myéline, importante dans la transmission de l’influx nerveux. De même, l’impact de tous ces facteurs sur le fonctionnement cérébral est toujours à l’étude.
Des facteurs environnementaux ont également été établis comme certaines formes de stress qui perturberaient des mécanismes biologiques dans le cerveau, et la consommation de substances psychogènes comme le cannabis (THC), en particulier chez les adolescents.
Enfin, l’identification de marqueurs du développement et de l’évolution de la schizophrénie, qui représenteraient une avancée importante pour la prise en charge des patients, représentent un espoir important de la recherche.
Soutenez l'Institut du Cerveau
Ce contenu vous a plu et vous a permis de répondre aux questions que vous vous posiez ? N'hésitez pas à soutenir l'Institut du Cerveau.